АТЛАС АНАТОМИИ ЧЕЛОВЕКА - Г.Л. Билич - 2014
Мышечная система
СТРОЕНИЕ И КЛАССИФИКАЦИЯ МЫШЦ
Мышца как орган состоит из пучков поперечнополосатых мышечных волокон. Исчерченная (поперечнополосатая, скелетная) мышечная ткань (textus muscularis striatus, s. skeletalis) образована цилиндрическими мышечными волокнами длиной от 1 до 40 мм и толщиной до 0,1 мм. Каждое волокно представляет собой комплекс, состоящий из миосимпласта и миосателлитоцитов, покрытых общей оболочкой — сарколеммой (от греч. sarcos — мясо), укрепленной тонкими соединительнотканными волокнами, которая при световой микроскопии выглядит в виде тонкой темной полоски (рис. 216). Под сарколеммой мышечного волокна располагается множество ядер эллипсоидной формы, содержащих одно-два ядрышка и большое количество элементов зернистой эндоплазматической сети. Центриоли отсутствуют. Примерно 2/3 сухой массы миосимпласта приходится на цилиндрические миофибриллы, проходящие через цитоплазму (саркоплазму).
Мышечные волокна имеют поперечную исчерченность: темные анизотропные диски (полоски А) чередуются со светлыми изотропными дисками (полоски I). Диск А разделен светлой зоной (полоса Н), в центре которой проходит мезофрагма (линия М). Диск I разделен темной линией Z (телофрагма — Амичи диски (син.: Краузе поперечные линии, Доби линии, Z-линии, телофрагмы, telophragmae) (Амичи Джованни Баггиста (Amici Giovanni Battista, 1786—1863) — итальянский ботаник и оптик, ученый-микро- скопист, изобрел иммерсионный объектив микроскопа; Доби Вильям (Dobie William Mur- ray, 1828—1915) — английский врач и анатом). Мышечные волокна содержат сократительные элементы — миофибриллы, среди которых различают толстые (миозиновые) диаметром 10— 15 нм и длиной 1,5 мкм, занимающие диск А, и тонкие (актиновые) диаметром 5—8 нм и длиной 1 мкм, лежащие в диске I и прикрепляющиеся к телофрагмам. Участок миофибриллы, расположенный между двумя телофрагмами, представляет собой саркомер — сократительную единицу длиной около 2,5 мкм (рис. 217).
Каждая миофибрилла окружена незернистой саркоплазматической сетью, состоящей из сетчатого и трубчатого элементов. Первые окружают центральную часть саркомера в виде ажурной сеточки, вторые охватывают большую часть саркомера в виде параллельных трубочек и расположены по обеим сторонам от сетчатых. Трубчатые элементы эндоплазматической сети переходят по обеим сторонам диска А в терминальные цистерны. На границе между дисками А и I сарколемма впячивается, образуя Т-трубочки (поперечные трубочки), которые разветвляются внутри волокна и анастомозируют только в горизонтальном направлении.
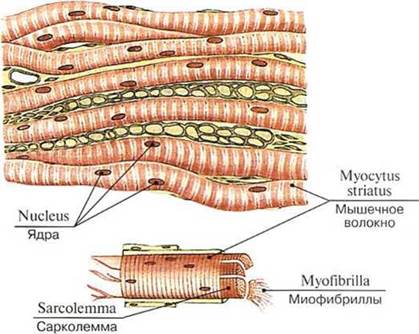
Рис. 216. Исчерченная (поперечнополосатая) мышечная ткань
На поверхности сарколеммы видны отверстия Т-трубочек. Две терминальные цистерны и поперечная трубочка контактируют между собой, образуя триады. Сети, окружающие саркомеры, сообщаются между собой.
Мелкие полигональные группы пучков миофибрилл, разделенных свободной от миофибрилл саркоплазмой, видимые на поперечных срезах скелетных и сердечных мышечных волокон в световом микроскопе, получили название Конгейма поля (син. миофибриллярные поля) (Конгейм Юлиус (Cohnheim Julius Friederich, 1839—1884) — немецкий патолог).
Каждое поперечнополосатое волокно снаружи от сарколеммы покрыто тонкой нежной соединительнотканной оболочкой — эндомизием (endomysium). Пучки волокон различной величины окружены и отделены друг от друга тонкими прослойками соединительной ткани, которые образуют внутренний перимизий (perimysium internum). Вся мышца покрыта наружным перимизием, или эпимизием (perimysium externum), который вместе с соединительнотканными структурами эндомизия и внутреннего перимизия переходит в сухожилие (tendo), прикрепляющееся к кости (рис. 218).
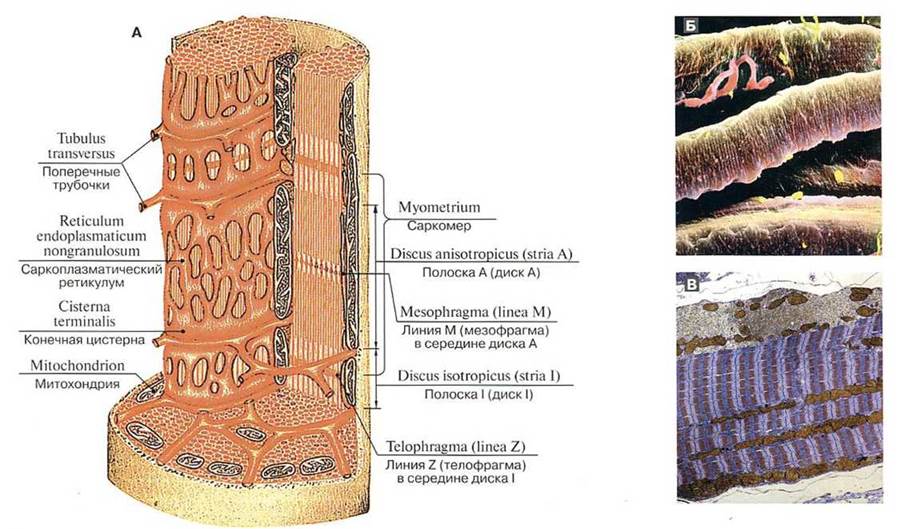
Рис. 217. Поперечнополосатые мышечные волокна (А — две миофибриллы мышечного волокна (схема), Б — миофибриллы, сканирующая электронограмма, В — миофибриллы, транмесмиссивная электронограмма)
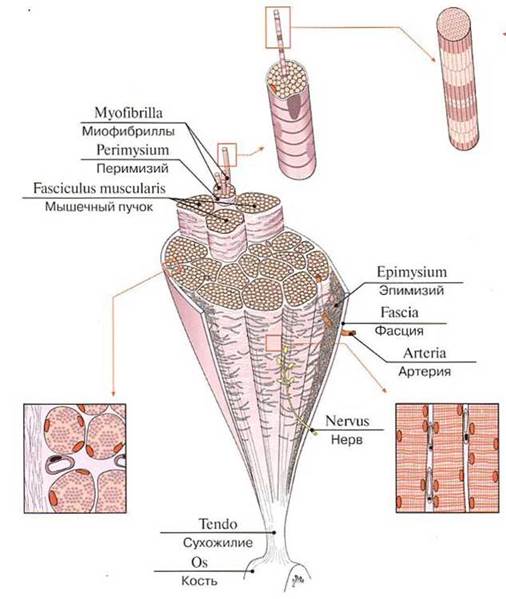
Рис. 218. Структура скелетной мышцы
Сухожилия очень прочные, они выдерживают огромные нагрузки. Прочность сухожилия на разрыв достигает 6— 10 кг/мм2. Так, например, сухожилие четырехглавой мышцы бедра способно выдерживать растяжение силой 600 кг, сухожилие трехглавой мышцы голени (ахиллово сухожилие) — 400 кг. Это обеспечивается плотной оформленной волокнистой соединительной тканью, из которой образованы сухожилия, состоящие из параллельных пучков коллагеновых волокон, между ними расположены сухожильные клетки — тендиноциты и фибробласты. Тендиноциты (cellulae tendineae) имеют удлиненное ядро и небольшое количество цитоплазмы. Эти клетки снабжены отростками, которые внедряются между сухожильными волокнами (fibrae tendineae). Пучки коллагеновых волокон первого порядка окутаны рыхлой волокнистой неоформленной соединительной тканью (эндотендинием). Соединительнотканный внутренний перитендиний (peritendineum) окружает несколько соединительнотканных пучков (fasciculi tendineae) первого порядка, образуя пучки второго порядка. Сухожилие снаружи покрыто наружным перитендинием — футляром из плотной волокнистой соединительной ткани. В соединительнотканных прослойках между сухожильными волокнами проходят кровеносные сосуды (капилляры) и нервные волокна.
Мышечные пучки формируют брюшко мышцы (venter), переходящее в ее сухожилие (tendo). Проксимально расположенная головка мышцы (caput) начинается на одной кости, дистальный конец — сухожилие, или хвост (cauda), прикрепляется к другой кости. При этом соединительнотканные волокна мышцы или сухожилия прочно срастаются с надкостницей (или надхрящницей) и даже проникают в кость (Шарпеевы волокна надкостницы) (рис. 219).
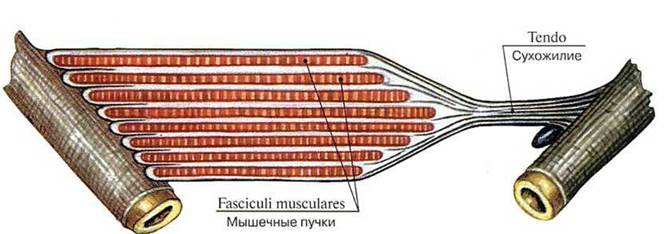
Рис. 219. Начало и прикрепление мышцы (схема)
Принято считать, что начало мышцы находится проксимальнее (или ближе к срединной оси тела), чем точка ее прикрепления, которая располагается дистальнее (или дальше от срединной оси тела). Начало сокращающейся мышцы остается неподвижным, это ее фиксированная точка (punctum fixum). На другой кости, к которой прикрепляется мышца, находится подвижная точка (punctum mobile). При сокращении мышцы она изменяет свое положение. При некоторых движениях фиксированная и подвижная точки меняются местами.
Сухожилия различных мышц различаются по строению. Так, мышцы конечностей обычно переходят в узкие и длинные сухожилия. Широкое и плоское сухожилие — сухожильное растяжение, или апоневроз (aponeurosis), характерно для мышц, участвующих в формировании стенок полостей тела. Некоторые мышцы имеют два брюшка — это двубрюшные мышцы. Если на протяжении мышцы имеется несколько проме жуточных сухожилий, их называют сухожильными перемычками (intersectiones tendineae) (например, прямая мышца живота).
Классификация мышц. Мышцы подразделяют с учетом их расположения, формы, направления мышечных волокон, отношения к суставам, функции (табл. 35).
Таблица 35. Классификация мышц
Подразделение мышц |
Подразделение мышц |
По форме: |
По функции: |
веретенообразная |
сгибатель |
квадратная |
разгибатель |
треугольная |
вращатель-подниматель |
лентовидная |
сжиматель (сфинктер) |
круговая |
отводящая (абдуктор) |
По числу головок: |
приводящая (аддуктор) |
двуглавая |
По расположению: |
трехглавая |
поверхностная |
четырехглавая |
глубокая |
По направлению мышечных пучков: |
медиальная |
одноперистая |
латеральная |
двуперистая |
По числу брюшек: |
многоперистая |
двубрюшная |
Мышцы подразделяют на поверхностные (лежащие подкожно) и глубокие, медиальные и латеральные, наружные и внутренние (находящиеся на соответствующих сторонах конечностей, в стенках полостей тела).
Мышцы весьма разнообразны по форме и строению (рис. 220). Наиболее часто встречаются веретенообразные и лентовидные мышцы. Веретенообразные мышцы обычно располагаются на конечностях, где они прикрепляются к костям, играющим роль длинных и коротких рычагов (двуглавая мышца плеча, длинная мышца, отводящая большой палец кисти, и др.). Лентовидные мышцы имеют вид широких тонких мышечных пластин (например, широчайшая мышца спины, прямая мышца живота). Лентовидные мышцы участвуют главным образом в образовании стенок туловища, брюшной и грудной полостей. Мышечные пучки веретенообразных и лентовидных мышц ориентированы вдоль их длинной оси.
Строение скелетных мышц разнообразно. Если мышечные пучки расположены по одну сторону от сухожилия, к которому прикрепляются под углом, то мышцы называют одноперистыми, или полуперистыми (musculi unipennati, s. musculi semipennati), например, медиальная широкая мышца бедра. Если мышечные пучки прикрепляются к сухожилию с двух сторон, то мышцы являются двуперистыми, или перистыми (musculi bipennati, s. musculi pennati), например, прямая мышца бедра. У многоперистых мышц (musculi multipennati) мышечные пучки переплетаются и прикрепляются к сухожилию с разных сторон (например, дельтовидная мышца).
Некоторые мышцы состоят из нескольких частей. У мышцы может быть две, три, четыре головки или несколько сухожилий («хвостов»). Мышцы, имеющие две головки и больше, начинаются на различных рядом лежащих костях или на различных точках одной кости. Затем эти головки соединяются и образуют общее брюшко и общее сухожилие. Такие мышцы имеют соответствующее их строению название (двуглавая, трехглавая, четырехглавая мышцы). Одно общее брюшко может иметь несколько сухожилий, прикрепляющихся к различным костям (например, длинный сгибатель пальцев кисти). В некоторых мышцах образующие их мышечные пучки имеют циркулярное (круговое) направление. Такие мышцы обычно окружают естественные отверстия тела (ротовое и заднепроходное) и являются сжимателями — сфинктерами (musculus sphincter).
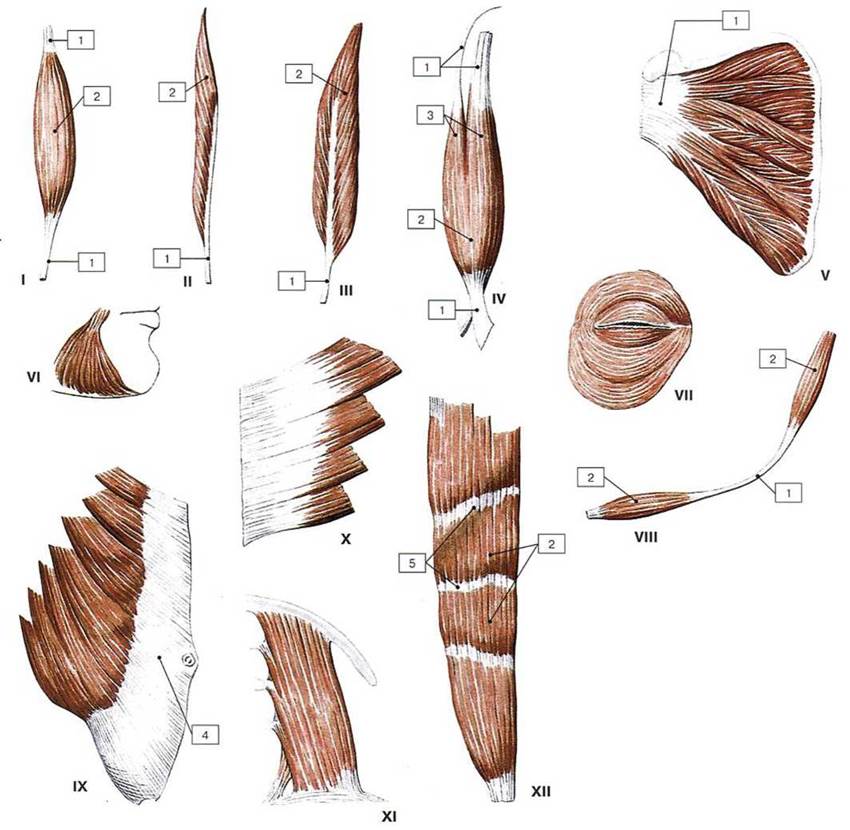
Рис. 220. Форма мышц:
I— веретенообразная мышца; II - одноперистая мышца; III - двуперистая мышца; IV — двуглавая мышца; V — многоперистая мышца; VI — треугольная мышца; VII — круговая мышца; VIII — двубрюшная мышца; IX— широкая мышца, имеющая апоневроз; X — зубчатая мышца; XI — квадратная мышца; XII — мышца, имеющая сухожильные перемычки; 1 — сухожилие; 2 — брюшко; 3 — головка: 4 — апоневроз; 5—сухожильная перемычка
По отношению к суставам мышцы расположены неодинаково, что определяется их строением, топографией и функцией. Одни мышцы прикрепляются к смежным костям и действуют только на один сустав. Это односуставные мышцы. Другие мышцы перекидываются через два сустава и больше — это двусуставные и многосуставные мышцы. Многосуставные мышцы обычно длиннее односуставных и располагаются более поверхностно. Это мышцы, начинающиеся на костях предплечья или голени и прикрепляющиеся к костям кисти или стопы, к фалангам пальцев. Имеются мышцы, которые начинаются и прикрепляются на костях, не соединяющихся при помощи суставов (шилоподъязычная, челюстно-подъязычная мышцы). К таким мышцам относятся также мимические мышцы, мышцы промежности.
Вспомогательные аппараты мышц. Мышцы имеют многочисленные вспомогательные аппараты. Это фасции, фиброзные и синовиальные влагалища сухожилий, синовиальные сумки, блоки мышц. Фасция (от лат. fascia — полоса) — это соединительнотканная оболочка, которая образует чехол мышцы (рис. 221). Фасции сформированы плотной оформленной соединительной тканью. Пучки коллагеновых волокон образуют сеть, в наибольшей степени противостоящую растяжению. Фасции разделяют отдельные мышцы и группы мышц друг от друга, выполняют механическую функцию, облегчают работу мышц, создавая опору для мышечного брюшка при сокращении и уменьшая взаимное трение мышц. Фасциальные футляры мышц препятствуют распространению гнойновоспалительных процессов за пределы одного фасциального влагалища (рис. 222). Мышцы, как правило, соединены с фасциями с помощью рыхлой неоформленной соединительной ткани. Однако некоторые мышцы начинаются от фасции и прочно с ними сращены (на голени, предплечье).
Различают фасции собственные, поверхностные и глубокие (рис. 223). Поверхностная фасция проходит на всем протяжении под подкожной основой, отделяя ее от мышц. Тонкая собственная фасция целиком окутывает «свою» мышцу. Если мышцы лежат в несколько слоев, то между соседними мышцами располагается глубокая фасция (пластинка). Фасции во многих областях прикрепляются к костям, от них отходят межмышечные перегородки, разделяющие группы мышц, выполняющих различную функцию.
Фасциальные узлы — это утолщения фасций, расположенные в участках соединения фасций друг с другом. Они укрепляют фасциальные влагалища сосудов и нервов, предохраняя их от сдавления. Фасции прочно соединяются с костями, дополняют костный скелет, формируя мягкий остов, или мягкий скелет.
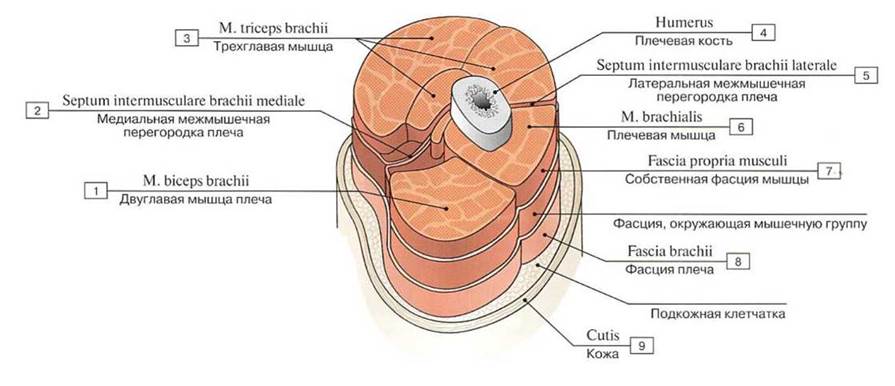
Рис. 221. Фасция мышцы:
1 — Biceps brachii; 2 — Media! intermuscu- lar septum of arm; 3 — Triceps brachii; 4 — Humerus; 5 — Lateral intermuscular septum of arm; 6 - Brachialis; 7 - Fascia of individua! muscle; Muscle sheath; 8— Brachial fascia; 9— Skin
Строение фасций зависит от функции мышц, от силы, которую фасция испытывает при сокращении мышцы. Там, где мышцы развиты хорошо, фасции более плотные, похожие на широкие сухожильные растяжения (например, широкая фасция бедра, фасция голени). Наоборот, мышцы, несущие небольшую нагрузку, окружены рыхлой фасцией. В местах, где фасции проходят над сосудисто-нервными пучками, фасции утолщаются, образуя сухожильные дуги (arcus tendineus). В области голеностопного, лучезапястного суставов утолщенные фасции прикрепляются к костным выступам, образуя удерживатели сухожилий и мышц (retinaculum). В расположенных под ними пространствах в костно-фиброзных и фиброзных влагалищах — каналах (vagina fibrosa tendinis) проходят сухожилия. В ряде случаев фиброзные влагалища нескольких сухожилий общие, в других каждое сухожилие имеет свое самостоятельное влагалище. Удерживатели предотвращают боковые смещения сухожилий при сокращении мышц.
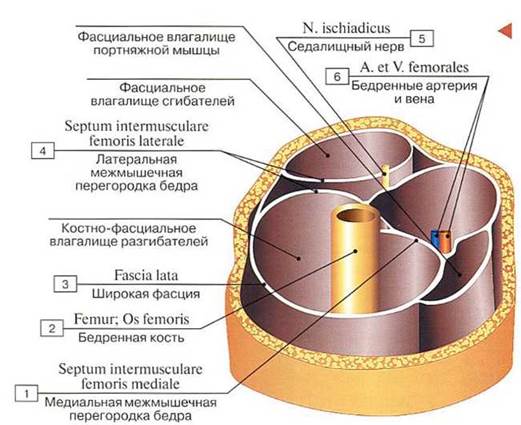
Рис. 222. Костно-фасциальные и фасциальные влагалища мышц нижней трети правого бедра:
1 — Medial femora) intermuscular septum; 2 — Femur; Thigh bone; 3 — Fascia lata; 4 — Lateral femoral intermuscular septum; 5— Sciatic nerve; 6— Femoral artery and vein
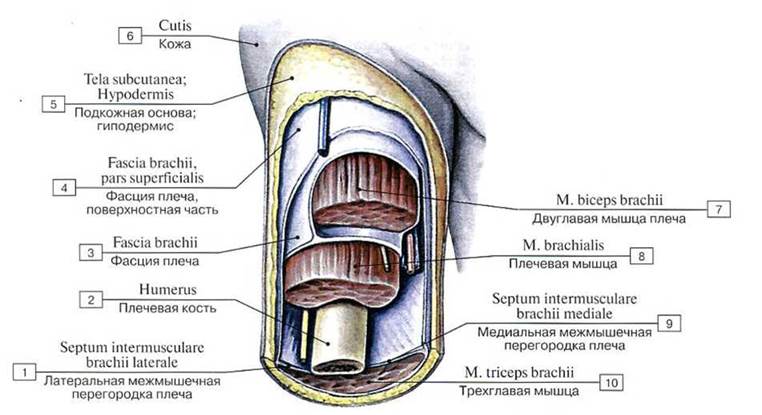
Рис. 223. Поверхностная и глубокая фасции плеча, вид спереди:
1 — Lateral intermuscular septum ofarm; 2— Humerus; 3 — Brachial fascia: 4— Brachial fascia, superficial part; 5 — Subcutaneous tissue; 6 — Skin; 7 — Biceps brachii; 8 — Brachialis; 9 — Medial intermuscular septum of arm: 10 — Triceps brachii
Синовиальное влагалище (vagina synovialis tendinis) отделяет движущееся сухожилие от неподвижных стенок фиброзного влагалища и устраняет их взаимное трение. Синовиальное влагалище представляет собой замкнутую щелевидную полость с небольшим количеством жидкости, ограниченную висцеральным и париетальным листками синовиальной оболочки (рис. 224). Висцеральный (внутренний) листок окружает со всех сторон сухожилие и сращен с ним. Париетальный (наружный) листок выстилает стенки фиброзного влагалища и сращен с ним. Листки переходят один в другой на концах влагалища и вдоль сухожилия с его внутренней, обращенной к кости стороны. Удвоенный листок влагалища, соединяющий внутренний и наружный листки, называется брыжейкой сухожилия, или мезотендинием (mesotendineum). В нем проходят кровеносные сосуды и нервы, снабжающие сухожилие.
При движении сухожилия в фиброзном влагалище вместе с ним движется внутренний листок, который благодаря содержащейся в щелевидной полости синовиального влагалища жидкости свободно скользит вдоль наружного листка. Синовиальное влагалище может окружать одно или несколько сухожилий, если они лежат в одном канале. Соседние влагалища могут сообщаться между собой.
В зонах, где сухожилие или мышца перекидывается через кость, через соседнюю мышцу или где два сухожилия контактируют между собой, имеются синовиальные сумки, которые подобно описанным влагалищам устраняют трение. Синовиальная сумка (bursa synovialis) представляет собой плоский мешочек, содержащий небольшое количество синовиальной жидкости. Наружная поверхность стенок сращена с движущимися органами (мышца, надкостница). Размеры сумок составляют от нескольких миллиметров до нескольких сантиметров. Некоторые синовиальные сумки сообщаются с полостью сустава. Помимо описанных глубоких сумок, встречаются поверхностные (подкожные) сумки, которые расположены в участках, наиболее часто подвергающихся трению или сдавлению. Например, слизистые сумки, расположенные под сухожилиями мышц возле передней верхней подвздошной ости, седалищного бугра: надколенниковая подкожная сумка; тыльные подкожные пястно-фаланговые; подкожная локтевая сумки и др. Иногда синовиальная сумка расположена между сухожилием и блоком мышцы, который представляет собой костный или хрящевой выступ.
Блок (trochlea) обеспечивает постоянное направление движения сухожилия, являясь для него точкой опоры. Кроме того, благодаря выступу увеличивается угол между костью и прикрепляющимся к ней сухожилием и соответственно угол приложения силы к костному рычагу.
Сесамовидные кости развиваются в толще некоторых сухожилий вблизи их прикрепления к кости (например, надколенник). Одна из поверхностей сесамовидной кости обычно обращена в сторону полости сустава. Сесамовидные кости, связанные с сухожилиями и соединенные связками с близлежащими костями, приподнимают сухожилие, отодвигая его от кости. Благодаря этому ослабляется трение сухожилия о кость и изменяется момент действия силы, т. е. момент вращения. Иными словами, функциональная роль блока и сесамовидной кости примерно аналогична.
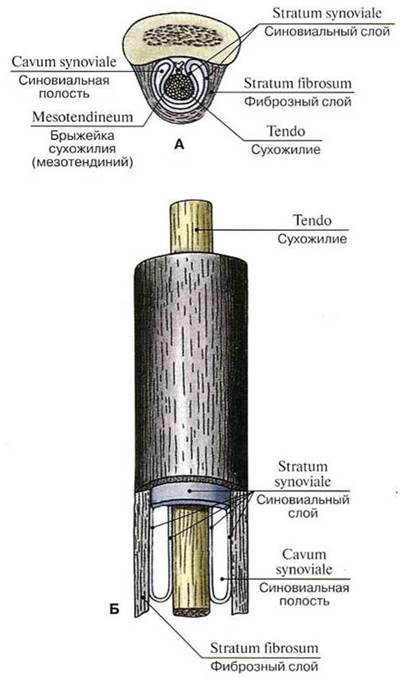
Рис. 224. Синовиальное влагалище сухожилия (А — поперечный разрез, Б — продольный разрез)