МЕДИЧНА БІОЛОГІЯ, АНАТОМІЯ, ФІЗІОЛОГІЯ ТА ПАТОЛОГІЯ ЛЮДИНИ - Я.І.Федонюк 2010
БІОЛОГІЯ
РОЗДІЛ 1. БІОЛОГІЧНІ ОСНОВИ ЖИТТЄДІЯЛЬНОСТІ ЛЮДИНИ
1.4. ОНТОГЕНЕТИЧНИЙ РІВЕНЬ ОРГАНІЗАЦІЇ ЖИТТЯ
1.4.2. Основи генетики людини
Пренатальна діагностика спадкової патології
Пренатальна (допологова) діагностика дає можливість діагностувати природжені вади розвитку або спадкові захворювання плода на ранніх стадіях його розвитку. Рання діагностика допомагає або прийняти рішення щодо переривання вагітності, або підготувати родину до народження хворої дитини. Методи допологової діагностики можна розділити на три групи: 1) просіюючі; 2) неінвазивні і 3) інвазивні.
Просіюючі методи. Вони дозволяють виділити жінок, які мають підвищений ризик народження дитини із спадковою або природженою патологією. До цих методів відносяться лабораторні методи визначення рівнів а (альфа)-фетопротеїну, хоріонічного гонадотропіну, некон'югованого естріолу. Альфа-фетопротеїн (а-ФП) - білок плодового походження. Він продукується спочатку жовтковим мішком, а з кінця І триместру - печінкою плода. Його вміст змінюється протягом вагітності, а також залежить від екологічних умов. Визначення вмісту а-ФП проводять у сироватці крові матері та в амніотичній рідині в період 16-18 тижнів вагітності. Підвищення рівня а-ФП може свідчити про вади розвитку нервової трубки, черевної стінки, інших систем. Зниження рівня а-ФП спостерігається при хромосомній патології (хвороба Дауна, синдром Едвардса), смерті плода. Доволі ефективним методом для діагностики синдрому Дауна є визначення рівня хоріонічного гонадотропіну в сироватці матері. Після першого триместру вагітності він повинен знижуватись. Коли мати виношує плід з хромосомною патологією, концентрація даного гормону залишається незмінною. При синдромі Дауна значно нижчим є рівень некон'югованого естріолу в сироватці крові вагітної.
Неінвазивні методи - це методи, які не потребують оперативного втручання. Найбільш часто використовується ультразвукове дослідження.
Ультразвукове дослідження (УЗД, ехографія, ультрасонографія). Метод заснований на пропусканні через черевну порожнину ультразвукових хвиль, які після відображення від поверхні тканин плода вловлюються і посилюються, що дозволяє отримати зображення обрисів плаценти і органів плода. Джерелом і приймачем ультразвукових хвиль є датчик. При неускладненому перебігу вагітності УЗД проводиться два рази: на 20-24 і 28-32 тижні. Під час УЗД виявляють вади розвитку плода, патологію з боку центральної нервової системи: гідроцефалія (водянка головного мозку), мікроцефалія (малий розмір головного мозку), аненцефалія (відсутність головного мозку); шлунково- кишкового тракту, нирок: агенезія (відсутність) або гіпоплазія (недорозвинення), гідронефроз, полікістоз; органів дихання, серцево-судинної системи, аномалії скелета, пухлини плода та ін. Існують застереження щодо застосування УЗД у ранні строки вагітності, оскільки ніхто не довів як шкідливого, так і нешкідливого впливу ультразвуку на організм плода.
Інвазивні методи. До інвазивних методів пренатальної діагностики спадкових хвороб відносять: біопсію ворсин хоріона, амніоцентез, кордоцентез, біопсію тканин плода, фетоскопію.
Біопсія ворсин хоріона і дослідження трофобласта проводиться в першому триместрі вагітності (9-11-й тиждень) під контролем УЗД. Процедура здійснюється трансабдомінальним або трансцервікальним шляхом. Отримані клітини хоріона досліджують для визначення хромосомного набору, ДНК, ферментів, статі плода, наявності гемоглобінопатій (серпоподібноклітинна анемія, Р- таласемія).
Амніоцентез — вилучення навколоплодових вод за допомогою тонкої голки для отримання і дослідження клітин плода, які в них знаходяться (рис. 1.83). Найпоширенішим є трансабдомінальний метод (через стінку черевної порожнини). Проводиться під ультразвуковим контролем у період 12-18 тижнів вагітності. Клітини плода досліджують або відразу, або культивують протягом 2-4 тижнів для наступних цитогенетичних, молекулярно-генетичних, біохімічних досліджень. Метод дає можливість виявити хромосомні аномалії, порушення обміну речовин.
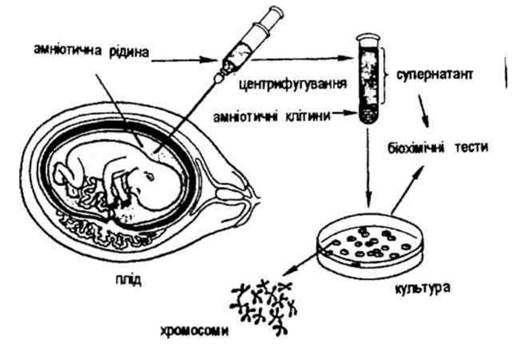
Рис. 1.83. Амніоцентез-метод пренатальної діагностики спадкових хвороб.
Кордоцентез - пункція судин пуповини плода для забирання крові. Проводиться під ультразвуковим контролем. Зразки крові використовуються для таких же цілей, як і при амніоцентезі. Однак кордоцентез має ту перевагу, що кров є більш зручним об'єктом для досліджень, ніж клітини амніотичної рідини. Клітини крові культивуються швидше (протягом 2-3 днів) і надійніше, ніж амніоцити.
Біопсія тканин плода здійснюється в 2-му триместрі вагітності під контролем УЗД без фетоскопії. Для діагностики спадкових хвороб шкіри (іхтіоз, бульозний епідермоліз) роблять біопсію шкіри. Матеріал досліджують під світловим або електронним мікроскопом. Для діагностики м'язової дистрофії Дюшена роблять біопсію м'язів з наступним дослідженням імунофлуоресцентним методом, який виявляє білок дистрофін. У хворих такий білок відсутній, оскільки не функціонує нормальний ген, який його виробляє.
Фетоскопія - візуальне дослідження плода за допомогою ендоскопа (фетоскопа). Ендоскоп, введений в амніотичну порожнину (через передню черевну стінку або заднє склепіння) дає можливість оглянути частини плода, провести забір крові, біопсію шкіри для аналізу. Метод дозволяє діагностувати видимі природжені вади (полідактилія, ахондроплазія тощо), виявити при дослідженні біоптатів шкіри іхтіоз, бульозний епідермоліз. За цим методом також можна діагностувати спадкові гемоглобінопатії, еритроцитарні ензимопатії, імунодефіцитні стани. Проводиться лише у випадках особливих показань на 18-23-му тижнях вагітності під контролем УЗД. У 7-8% випадків після фетоскопії зареєстровані викидні.
Останніми роками розвивається гіпотеза про преконцептивну профілактику. Вона починається за кілька місяців до зачаття і продовжується протягом ранніх строків розвитку зародка. Підготовка організму матері (вітамінізація, антиоксидантна терапія, підвищення імунітету, відсутність стресів) до зачаття і дотримання даних умов на ранніх строках розвитку зародка (до 10 тижнів) сприяє зменшенню частоти природжених вад розвитку мультифакторної природи. За даними М.П. Бочкова (1997), у жінок, яким проводилась додаткова вітамінізація, частотність повторного народження дитини з вадами нервової трубки зменшувалась від 4,6 до 0,7 %.